자궁경부암 (Cervical Cancer)
자궁입구(경부)에 생기는 암.. 자궁경부암은 인유두종바이러스 (Human papilloma virus)에 의해 생기는 병이다. 인유두종바이러스는 성관계에 의해 전염되기 때문에 어쩌면 자궁경부암은 전염성 질환이라고 볼 수도 있다.
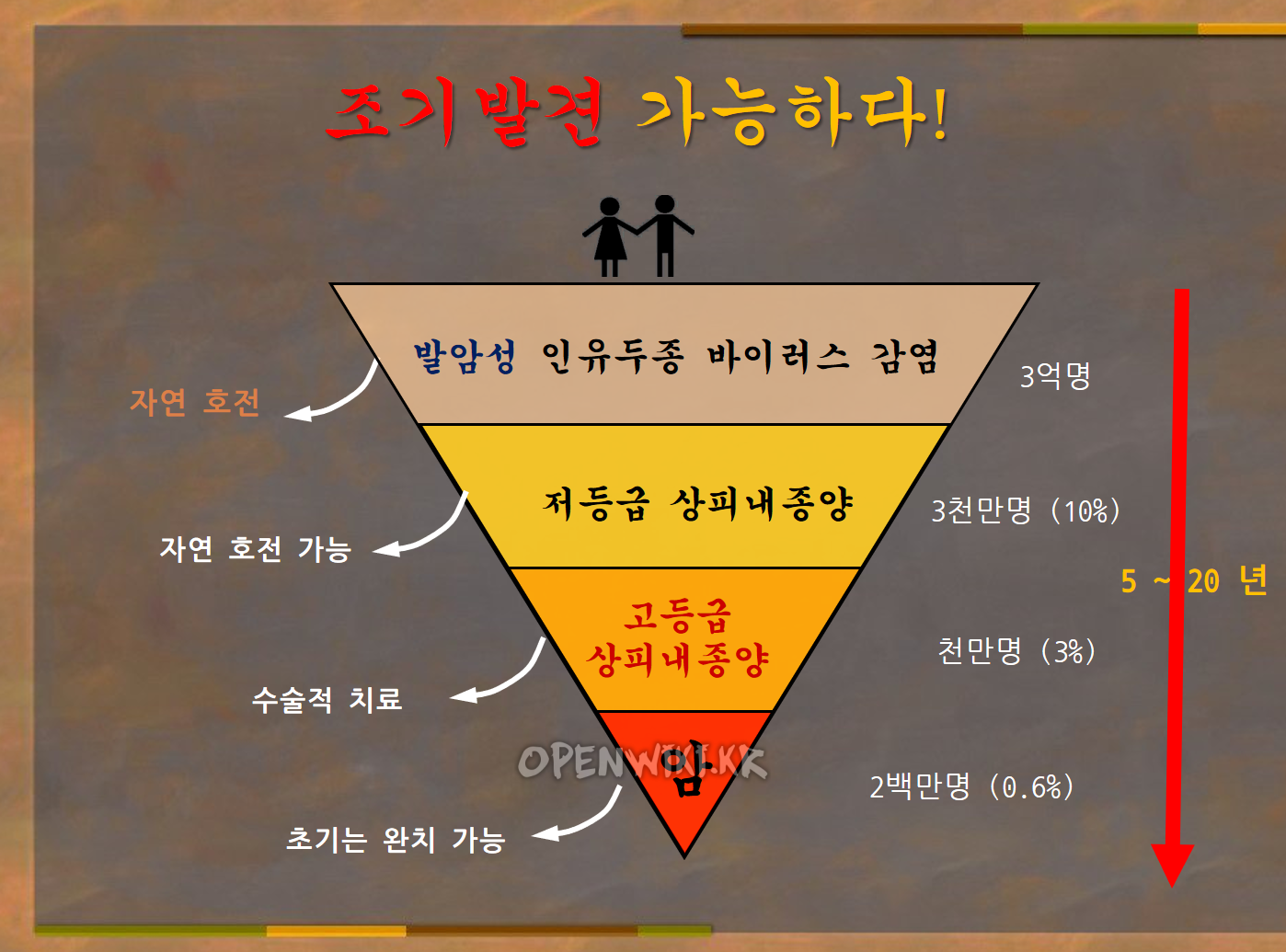
일상적인 산부인과 진찰을 통해서 검사해야 할 세포와 조직을 채취하는 것이 가능해서, 정기적으로 자궁경부암 검사를 하면 조기발견이 다른 암에 비해 쉽다.
원인
조기 결혼이나 어린 나이에 첫 성교를 시작한 여성에서 증가된다고 하며, 출산을 많이한 여성이나 문란한 성생활, 흡연과도 관계가 있으며, 성병 감염 경력이 있는 여성에서 증가한다. 최근 분자생물학적 연구에 의하여 자궁경부암의 발생과정에서 성접촉에 의한 인유듀종 바이러스(Human Papilloma Virus)의 감염이 중요한 역할을 한다는 것으로 밝혀져 있으며, 종양억제 유전자(p53 gene)의 변형도 인유두종 바이러스와 함께 자궁경부암 발생에 중요한 역할을 하는 것으로 밝혀지고 있다. 요즘 섹스를 시작하는 나이가 내려가서 나이가 20대인 자궁경부암 환자도 많다. 따라서, 자궁경부암 검사는 성생활을 시작한 이후에는 6개월~1년마다 한번씩 하는 것이 좋다.
예방
자궁경부암의 예방을 위해서는 우선 자궁경부암의 고위험 인자로 알려진 것을 피해야 한다. 따라서 건전한 성생활을 하여 인유두종 바이러스의 감염을 피해야 하며, 개인위생을 청결히 하고 금연이 필수적이다. 그러나 예방에서 무엇보다도 중요한 것은 자궁암검사(질세포진 검사)를 적어도 1년에 한 번 이상 정기적으로 받는 것이 중요하며, 비록 발병한 경우에라도 자궁경부 상피내종양이나 현미경적 침윤암의 상태에서 조기발견하여 적절한 치료를 할 경우 완치가 가능하며 더 이상 진행된 암으로 발전하지 않는다. 자궁경부암 선별검사인 자궁암 검사를 거의 전 여성을 대상으로 시행하는 선진국에서는 여성암 중에서 자궁경부암 환자수가 점차 줄고 있다는 것이 그 좋은 예라고 할 수 있다.
증상
초기의 자궁경부암은 전혀 증상이 없는 것이 보통이다. 그러므로 산부인과적인 증상이 없더라도 성적 활동이 시작되면 1년에 한 번 정도는 자궁암 검진을 받을 것을 권장한다. 집단검진의 기회가 있으면, 주저하지 말고 받도록 합시다.
암이 조금 진행되어 나타나는 초기의 증상으로는, 월경과 상관없는 출혈, 성행위시의 출혈, 평소와 달리 대하의 양이 늘어나는 것 등이 있다. 이외에도 월경양이 많아지거나 기간이 길어지는 경우가 있다.
남편을 잃은 부인이나 고령인 부인의 경우 성행위시에 나타나는 출혈이 드물기 때문에, 경부암이 상당히 진행된 후에야 출혈을 확인하게 되는 경우가 많다. 그러므로 이러한 분들은 특히 정기적인 건강진단을 받아야 할 필요가 있다. 그러나 집단검진에서도 고령자들이 검진에 참여하는 비율이 아주 낮다는 것이 보고되어 있어, 고령인 분들의 경우 진행된 경부암이 아직도 많은 것이 현실이다.
선별검사
진단
세포검사
암세포는 정상의 세포와 다른 모양과 색깔을 하고 있다. 암 부분에서 문질러 떼어 낸 세포나 암에서 떨어져 나온 것을 유리판에 놓고 색소로 염색해서 현미경으로 보면, 암세포를 발견할 수 있다. 이 진단법을 세포진이라고 하는데, 암을 진단하는 각종 검사 중에서도 매우 중요한 검사법이다.
경부암은 앞에서 말한 바와 같이 외자궁구 근처에서 발생하는 경우가 많으므로, 이 부분을 브러쉬나 주걱 같은 것으로 문질러서 세포진을 한다. 이 방법은 간단하고 통증도 거의 없으며 짧은 시간 안에 많은 사람을 검사할 수 있다. 그래서 보통 집단검진에서는 이 방법만을 사용한다. 다만, 세포진만으로 암이라는 결정을 내리는 것은 아니다. 왜냐하면, 암과 혼동하기 쉬운 세포가 나올 수 있기 때문이다. 세포진에서 이상이 있는 경우 다음의 검사를 한다.
조직검사
의심되는 부위에서 조직을 떼어내어 표본을 만들어서 현미경으로 진단하는 방법을 조직검사이라고 한다. 자궁경부의 조직검사는 거의 통증이 없고 출혈도 금방 멎다. 이 검사는 외래에서 간단히 시행한다. 단 채취하는 조직이 작아서 0기의 암인지, 아니면 진행된 암인지, 0기도 되지 않는 암인지를 감별하는 것이 어렵기 때문에, 두, 세 번이나 조직검사를 시행하는 경우도 있다. 때로는 「원추절제술」이라고 불리는, 자궁경부의 일부를 떼어 내는 검사를 실시하기도 한다.
질확대경 검사
콜포스코프라는 확대경을 이용해, 자궁경부의 점막표면을 확대하여 미세한 부분을 관찰하는 진단법을 질확대경 검사라고 한다. 조직검사의 재료를 채취할 때에 반드시 필요하다.
백신
원인이 밝혀졌기 때문에 바이러스에 대한 백신을 만들 수 있었다. 백신이 개발된 암은 자궁경부암이 최초이다. 전 세계적으로 2분마다 한명씩 자궁경부암으로 죽기 때문에 백신의 개발로 많은 여성의 생명을 구할 수 있을 것으로 보이다. 현재 가격이 비싼 것이 좀 문제이나 두 회사가 경쟁 중이기 때문에 앞으로 가격은 계속 내려갈 것으로 보이다.
현재 상용화 되어있는 백신은 가다실과 써바릭스 두가지 이다
서로 자기네 것이 좋다고 주장하지만 암의 예방 측면에서는 큰 차이는 없는 것으로 보인다. 단 가다실은 곤지름(성기사마귀, 6,8번 저위험군 바이러스가 원인)의 예방 효과도 있다.
미국 FDA의 승인을 받은 것은 가다실 뿐이다만, KFDA의 승인은 두가지 모두 받았다. 26세 이하에서는 그 효과가 확실히 증명되었고 45세 이하에서도 어느정도 효과를 기대할 수 있다.
자궁경부암의 70%를 인유두종바이러스 16,18번이 일으키는데 이 두가지 바이러스의 감염을 막다. 그러므로 70%의 자궁경부암을 예방할 수 있다. 나머지 30% 때문에 백신을 맞더라도 자궁경부암 검사는 정기적으로 해야 된다. 두 종류 다 3회 맞아야 하며, 가격은 한번에 18만원에서 25만원 정도로 병원마다 가격차이가 있다. 부작용은 특별한 것은 없으며, 보통 어릴 때 맞는 예방주사 정도로 생각하면 된다. 현재 7년 정도 연구가 진행 중인데 7년 전에 맞았던 사람들도 아직까지는 예방효과가 지속되고 있는 것으로 보아 추가접종이 필요할 지는 아직 근거가 없다..
백신을 맞기 전에 바이러스 검사할 필요 없으며, 만약 현재 양성이라고 하더라도 저절로 없어지는 경우가 많기 때문에 다음 감염부터 예방이 된다.단, 현재 이미 바이러스가 질병을 일으킨 경우는 효과가 없기 때문에 정기적으로 암검사를 하지 않았던 분들은 백신 맞으면서 암검사도 해보는 것이 좋겠다.
병기
일단 자궁경부암이라는 진단이 내려지면, 암이 몸의 다른 부위로 퍼져 있는지를 알기 위해 더 자세한 검사를 하게 된다. 의사는 치료를 계획하기 위해 암의 진행정도를 알 필요가 있다.
- Stage 0 - full-thickness involvement of the epithelium without invasion into the stroma (carcinoma in situ)
- Stage I - limited to the uterus
- IA - diagnosed only by microscopy; no visible lesions
- IA1 - stromal invasion less than 3 mm in depth and 7 mm or less in horizontal spread
- IA2 - stromal invasion between 3 and 5 mm with horizontal spread of 7 mm or less
- IB - visible lesion or a microscopic lesion with more than 5 mm of depth or horizontal spread of more than 7 mm
- IB1 - visible lesion 4 cm or less in greatest dimension
- IB2 - visible lesion more than 4 cm
- Stage II - invades beyond uterus
- IIA - without parametrial invasion
- IIB - with parametrial invasion
- Stage III - extends to pelvic wall or lower ⅓ of the vagina
- IIIA - involves lower ⅓ of vagina
- IIIB - extends to pelvic wall and/or causes hydronephrosis or non-functioning kidney
- IVA - invades mucosa of bladder or rectum and/or extends beyond true pelvis
- IVB - distant metastasis
치료
자궁암의 치료는 수술, 항암제 치료, 방사선 치료 등이 있다. 자궁암의 각 병기에 따라서 그 치료는 다소 다를 수 있으며 자궁경부암의 경우 2기초 까지만 수술이 가능.
침윤성 자궁경부암의 치료는 수술적치료와 방사선치료 등 크게 두 가지로 대별할 수 있으며, 각 병기별 치료성적은 두 치료방법이 거의 같다. 그래서 치료방법의 선정은 환자에 따라 개별화되는데 수술의 장점은 난소 및 성기능을 유지할 수 있다는 점이고 방사선치료의 장점은 수술 자체의 위험성이 적어진다는 점 등이다.
침윤성 자궁경부암의 치료는 수술적치료와 방사선치료 등 크게 두 가지로 대별할 수 있으며, 각 병기별 치료성적은 두 치료방법이 거의 같다. 그래서 치료방법의 선정은 환자에 따라 개별화되는데 수술의 장점은 난소 및 성기능을 유지할 수 있다는 점이고 방사선치료의 장점은 수술 자체의 위험성이 적어진다는 점 등이다. 따라서 일반적으로 환자가 젊고, 암종괴가 자궁경부 및 질 상반부에 국한(자궁경부암 1기 및 2기 초)되어 있으며 수술에 부적합한 질병이 없는 환자는 주로 수술적 치료(자궁경부암 근치술)를 시행하며, 같은 병기라도 환자가 고령, 당뇨병, 갑상선 질환, 심장 및 신장질환 등 수술과 마취 자체에 부적합한 지병을 갖고 있거나, 2기 말 이상의 진행된 자궁경부암 환자에서는 복합 방사선화학치료가 권장된다.? 수술을 한 경우 조직검사 소견을 바탕으로 재발의 저위험군/중위험군/고위험군으로 나누고 고위험군의 경우 복합항암화학요법을 권유하고, 중위험군의 경우 방사선 단독 치료나 복합화학항암요법을 권유하지만, 중등도 위험도의 경우? 논란의 여지가 있다.
일반적으로 환자가 젊고, 암종괴가 자궁경부 및 질 상반부에 국한(자궁경부암 1기 및 2기 초)되어 있으며 수술에 부적합한 질병이 없는 환자는 주로 수술적 치료(자궁경부암 근치술)를 시행하며, 같은 병기라도 환자가 고령, 당뇨병, 갑상선 질환, 심장 및 신장질환 등 수술과 마취 자체에 부적합한 지병을 갖고 있거나, 2기 말 이상의 진행된 자궁경부암 환자에서는 복합 방사선화학치료가 권장된다. 수술을 한 경우 조직검사 소견을 바탕으로 재발의 저위험군/중위험군/고위험군으로 나누고 고위험군의 경우 복합항암화학요법을 권유하고, 중위험군의 경우 방사선 단독 치료나 복합화학항암요법을 권유하지만, 중등도 위험도의 경우 논란의 여지가 있다.
예후
예후는 5년 생존율로 표현하는데 즉, 치료후 5년까지 암의 재발없이 무병 생존할 가능성이다.
대략 각 기별로
- 제1기는 80-90%,
- 제2기는 60-80%,
- 제3기는 30-40%,
- 제4기는 10%
정도이다.
자궁경부암 치료후의 재발은 치료후 2년 이내에 60-75%에서 발생하므로 추적관찰은 치료후 첫 2년간은 매 3개월마다, 그 후 3년간은 매 6개월 단위로 지속적으로 추적관찰을 받아 재발여부를 확인해야 한다. 자궁경부암 치료후 재발이 잘되는 경우는 진행된 병기, 수술후 임파선에 암세포 양성인 경우, 암종괴가 큰 경우, 고위험 조직학적 세포군인 경우 등이다. 자궁경부암 수술을 할 때 골반의 림프절이라는 것을 제거하는데, 이 때문에 다리쪽에서 올라오는 림프액의 순환이 나빠져서 부종이 생길 수 있다.
예후는 5년 생존율로 표현하는데 즉, 치료후 5년까지 암의 재발없이 무병 생존할 가능성이다. 대략 각 기별로 제1기는 80-90%, 제2기는 60-80%, 제3기는 30-40%, 제4기는 10% 정도이다. 자궁경부암 치료후의 재발은 치료후 2년 이내에 60-75%에서 발생하므로 추적관찰은 치료후 첫 2년간은 매 3개월마다, 그 후 3년간은 매 6개월 단위로 지속적으로 추적관찰을 받아 재발여부를 확인해야 한다. 자궁경부암 치료후 재발이 잘되는 경우는 진행된 병기, 수술후 임파선에 암세포 양성인 경우, 암종괴가 큰 경우, 고위험 조직학적 세포군인 경우 등이다. 자궁경부암 수술을 할 때 골반의 림프절이라는 것을 제거하는데, 이 때문에 다리쪽에서 올라오는 림프액의 순환이 나빠져서 부종이 생길 수 있다.