이 문서는 의학지식을 포함하고 있습니다. 의학은 빠르게 변화하는 학문으로 아래의 내용은 최신의 정보가 아닐 수 있으며, 따라서 글을 읽는 시점에는 정확한 내용이 아닐 수 있습니다. 이 내용에 따라 스스로 질병을 진단하거나 치료하려 하지 마십시오. 질병의 정확한 진단과 치료를 위해서는 의사의 진료가 필수적입니다. 이 내용은 의학적 상식을 넓히기 위한 용도로 사용하십시오.
방사선(Radiation)
방사선
에너지가 높아 들뜬상태에 있는 원자가 바닥상태로 가면서 방출하는 에너지의 흐름.
- 비전리방사선 자외선, 가시광선, 적외선, 초단파, 단파, 중파, 저주파
- 전리방사선
- 입 자 중하전입자(알파, 양성자, 핵분열생성물), 베타, 중성자
- 전자파 엑스선, 감마선
여기서 비전리방사선도 인체에 유해함이 알려졌지만 방사선방호 목적으로 논의되는 방사선은 전리방사선만을 고려한다.
방사능(Radioactivity)
불안정한 원자핵이 바닥상태로 가기위해 입자 또는 전자파의 형태로 에너지를 방출하는 자연적이고 자발적인 과정으로 방사능을 나타내는 단위인 1Ci는 라듐 1g이 1초 동안 붕괴하는 핵변화의 수로 정의된다. 방사성원소는 자연 중에 존재하기도 하고 인위적으로 만들어 질 수 있다.
1Ci=3.7x1010Bq=3.7x1010dps(disintegration per sec)
전리(Ionization)
방사성물질이 붕괴할 때 방출되는 방사선이 물질과 상호작용을 통해 물질의 원자로 부터 전자를 제거하는 과정으로 방사선의 전리작용은 방사선을 검출하는 수단이 됨과 동시에 인체에 유해함을 주는 원인이 된다.
영향
결정적 영향
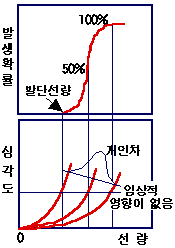
결정적 영향(Deterministic Effect) 일정량 이상을 받으면 누구에게나 나타나는 변화를 말하며, 대체적인 발단선량 (threshold dose)이 있다. 따라서 발단 선량 이하에서는 가시적인 변화가 발견되지 않는다. 또한 결정적 영향은 선량에 비례하여 변화가 심해진다. 즉 많은 양을 받으면 변화가 심해진다.
사고시와 같은 단기간 동안 대량의 방사선 피폭을 받았을 경우 손상된 세포가 임상적으로 관측가능하며, 사망 세포 수의 정도에 따라 조직이나 장기의 기능부전 또는 기능상실을 초래하므로 원인과 결과와의 인과관계가 명확하다.
대표적인 장해로 골수세포 감소, 수정체 혼탁, 피부홍반 등이 있으며 결정적 영향은 작업자의 총누적선량을 발단선량 이하로 유지함으로써 방지 가능하다.
확률적 영향
확률적 영향(Stochastic Effect)은 나타날 수도 있고, 안 나타날 수도 있는 변화로 유전적 영향과 암의 발생을 들 수 있다.
확률적 영향은 무작위적인 과정이고 그림과 같이 선량이 증가함에 따라 사건의 발생빈도가 증가하므로 그 발생확률은 발단선량없이 선량에 비례한다. 또한 확률적 영향에서 방사선은 영향의 유발에만 관여하고 심각성과는 독립적이다.
유전적 영향은 방사선 피폭으로 생긴 염색체 이상을 관찰하여 추정하는 것이지만 저 선량의 방사선에 의한 염색체의 손상은 시간이 지나가면서 대부분이 회복되기 때문에 판단에 어려움이 많다.
암이나 백혈병은 방사선이외의 원인에 의해서도 일어날 수 있다. 그 때문에 어떤 방사선관계종사자에게 나타난 암이 방사선 쪼임에 의한 것인지 다른 원인에 의한 것인지를 구별하기가 사실상 어렵다. 즉, 방사선피폭에 의한 발암은 이외의 다른 원인(화학독성물질 등)에 의하여 발생된 암과는 구분되지 않는다.
어릴 수록 잘 생김.
잠복기를 지니며 발암과 유전적 장해가 대표적이다. 6-25년 이후, 방사선 유발 백혈병의 경우 잠복기가 대략 8년이고 유방암과 폐암과 같은 일반 고형암은 10년 정도의 잠복기를 지닌다.
원칙
정당화
Justification
꼭 필요한 때 적절한 검사.
임상적 이득 » 방사선 위해
최적화
최소한의 선량
선량제한
환자에게는 (의료피폭에는) 선량제한은 없다.
핵심
진단용 방사선 안전관리 책임자는 선임교육 후 2년마다 보수교육을 이수하여야 한다. O
단위 질량당 흡수된 방사선의 에너지를 나타내는 것은 조사선량이다 X 단위 질량당 흡수된 방사선의 에너지를 나타내는 것은 흡수선량이다
진단용 방사선 안전관리 책임자 교육은 진단용 방사선 안전관리 책임자 선임 후 1년 이내에 수료해야 하고 2년 마다 보수교육을 이수하여야 한다. O
의료기관에 운영 중인 진단용 방사선 발생장치의 정기검사 기준은 매 3년 ± 31일이다. O
의료피폭에는 선량제한이 없다 O 의사의 의사결정을 존중해서 의료피폭에는 선량제한을 두지 않습니다.
진단참고수준(DRL)은 정당화의 수단으로 사용한다. X 진단참고수준(DRL)은 최적화의 수단으로 사용가능하다.
관전압을 상승시키면 무조건 환자 피폭이 증가한다. X 관전압이 높다고 해서 반드시 환자에게 해를 주는 것만은 아닌데, 충분한 에너지를 갖는 광자를 매우 짧은 시간 동안 투입(짧은 전류시간곱) 하여 진단에 적합한 영상을 만든다면 오히려 고전압에서 저선량효과를 기대할 수 있다.
Digital Radiography 에서는 넓게 찍고 나서 잘라내면 되므로 검사화질이 증가한다. X 넓게 찍고 (opening-up collimators)난 후 검사 부위 잘라내기 (cropping)면 필요한 검사 부위 외 다른 부분의 피폭을 유발함
의료기관에서 방사선안전관리교육은 다양한 관계종사자들의 수준에 맞는 교육이 중요하다. O
요추검사시에 다른 장기도 보기 위해서 스크린의 크기를 충분히 넓혀야 한다. X 방사선 검사에서 환자의 진단에 맞추어 필요한 부분만 피폭되도록 최소의 조사야를 사용해야 한다.